Praca kazuistyczna / Case report
Łukasz Cichalewski, Beata Kierzkowska, Agnieszka Sobocińska, Iwona Stelmach
Oddział Kliniczny Interny Dziecięcej i Alergologii III Katedry Pediatrii Uniwersytetu Medycznego, Wojewódzki Szpital Specjalistyczny im. M. Kopernika w Łodzi
Klinika Kardiologii i Reumatologii Dziecięcej Uniwersytetu Medycznego, Uniwersytecki Szpital Kliniczny nr 4 im. M. Konopnickiej w Łodzi
Streszczenie
Ubytek przegrody międzyprzedsionkowej typu otworu drugiego (ASD II) stanowi częstą wrodzoną anomalię układu krążenia. Ze względu na zwykle skąpą symptomatologię w okresie dzieciństwa, wada ta zazwyczaj jest wykrywana przypadkowo. W pracy opisano przypadek 5-letniej dziewczynki z zapaleniem płuc i nawracającymi infekcjami dolnych dróg oddechowych, którą po badaniu przedmiotowym i radiologicznym klatki piersiowej skierowano na konsultację kardiologiczną. Na podstawie obrazu klinicznego oraz wyników badań dodatkowych (EKG, badanie echokardiograficzne) u pacjentki rozpoznano istotny hemodynamicznie ASD II.
Słowa kluczowe: ubytek przegrody międzyprzedsionkowej, nawrotowe infekcje, przewlekły kaszel
Abstract
The atrial septal defect of the second type (ASD II) is a frequent congenital anomaly of the cardiovascular system. This defect is mostly diagnosed accidentally due to usually scarce symptomatology of this anomaly in childhood age. This paper describes 5-year-old patient (girl) with diagnosis of pneumonia and recurrent lower respiratory tract infections, who was directed to cardiologic consultation after taking her history and performing physical examination together with chest X- ray. Patient was diagnosed with the atrial septal defect of the second type on the basis of clinical picture and the results of additional studies (ecg, usg of the heart). Patient’s mother undertook interventional closing of the foramen ovale which was the cause of cryptogenic brain stroke.
Key words: atrial septal defect, reccurent infections, chronic cough
Wprowadzenie
Ubytek przegrody międzyprzedsionkowej (atrial septal defect – ASD) powstaje w wyniku braku tkanki w przegrodzie w czasie embriogenezy serca. Może on być zlokalizowany w każdej części przegrody, przy czym w 80% przypadków dotyczy dołu owalnego. Ten rodzaj wady zakwalifikowano jako ubytek przegrody międzyprzedsionkowej typu otworu drugiego (synonimy: typu dołu owalnego, ASD II) [1]. Izolowany ASD II stanowi od 5 do 10% wrodzonych wad serca, częściej dotyczy płci żeńskiej [2]. W okresie dzieciństwa izolowany ubytek zazwyczaj przebiega bez objawów klinicznych, czasami obserwuje się tendencję do częstych infekcji dróg oddechowych. Sporadycznie, w okresie niemowlęcym, gdy istnieje duży przeciek lewo-prawy, mogą pojawić się cechy niewydolności serca [2-4]. Do leczenia zabiegowego kwalifikowane są dzieci z przeciążeniem objętościowym prawej komory, u których stosunek przepływu płucnego do systemowego (Qp/Qs) wynosi powyżej 2 [4].
Szczególnie u dorosłych zwraca się uwagę na związek drożnego otworu owalnego ze skrzyżowaną (paradoksalną) zatorowością systemową, przede wszystkim do ośrodkowego układu nerwowego. Od lat trwają dyskusje na temat zamykania otworu owalnego u osób z tzw. kryptogennym udarem mózgu, czyli udarem mózgu o nieustalonej etiologii [5-7]. Według aktualnych zaleceń European Society of Cardiology z 2010 roku uszczelnienie przegrody międzyprzedsionkowej należy rozważyć niezależnie od wielkości ubytku u każdego chorego, u którego podejrzewa się zatorowość skrzyżowaną, po wykluczeniu innych przyczyn (klasa zaleceń IIa, poziom wiarygodności C) [8].
W niniejszej pracy zaprezentowano przypadek 5-letniej dziewczynki z częstymi, nawracającymi zapaleniami płuc, której matka z drożnym otworem owalnym przebyła incydent zatorowości do ośrodkowego układu nerwowego.
Opis przypadku
5-letnia dziewczynka z C1, P1, urodzona o czasie siłami natury, z punktacją APGAR 10, została przyjęta na oddział z powodu nawracających infekcji dolnych dróg oddechowych oraz utrzymującego się przewlekłego męczącego kaszlu. Z wywiadu wiadomo, że w okresie niemowlęcym u dziecka rozpoznano skazę białkową. Od czasu rozpoczęcia edukacji przedszkolnej zaczęła chorować na infekcje górnych i dolnych dróg oddechowych, w tym zapalenia oskrzeli i płuc, które wymagały antybiotykoterapii. Ponadto przebyła zakażenie układu moczowego. Z wywiadu rodzinnego wiadomo, że u matki dziewczynki w wieku 28 lat wykonano zabieg interwencyjnego zamknięcia przypadkowo zdiagnozowanego otworu owalnego w związku z przebytym udarem mózgu.
W chwili przyjęcia stan ogólny dziecka określono jako dość dobry. W badaniu przedmiotowym stwierdzono nieznacznie zaznaczoną duszność spoczynkową, osłuchowo nad polami płucnymi stwierdzono szmer pęcherzykowy zaostrzony, pojedyncze świsty i furczenia oraz liczne rzężenia drobnobańkowe. Czynność serca była miarowa 100/min. Brzuch był miękki, wątroba i śledziona nie były powiększone. Tętno na tętnicach udowych było dobrze wyczuwalne, symetryczne, ciśnienie tętnicze wynosiło 90/60 mmHg.
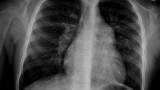
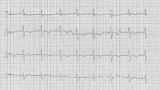
Na podstawie wykonanych badań dodatkowych wykluczono zakażenie o etiologii Mycoplasma pneumoniae, Chlamydia pneumoniae, Bordetella pertussis. Punktowe testy skórne z alergenami wziewnymi i pokarmowymi były ujemne. Surowicze stężenia immunoglobulin G i A oraz wyniki analizy immunofenotypowej limfocytów krwi obwodowej nie odbiegały od przyjętych wartości referencyjnych. Konsultujący lekarz laryngolog stwierdził przerost migdałka gardłowego, wymagający zabiegu adenotomii. W wykonanym RTG klatki piersiowej wykazano obecność zmian zapalnych śródmiąższowo-miąższowych z odcinkowym rozdęciem obwodowych części płuc. W badaniu tym uwagę zwróciła powiększona sylwetka serca, a szczególnie uwypuklona jego talia (ryc. 1). W wyniku zastosowanego leczenia uzyskano regresję zmian osłuchowych nad polami płucnymi. W kontrolnym badaniu przedmiotowym dziecka stwierdzono rozdwojenie II tonu nad tętnicą płucną oraz cichy szmer skurczowy o charakterze wyrzutowym, 2/6 w skali Levine’a, w II-III międzyżebrzu po lewej stronie mostka. W związku z tym u dziewczynki poszerzono diagnostykę kardiologiczną. W elektrokardiogramie (EKG): rytm zatokowy, miarowy 100/min. normogram (oś + 83 stopnie), PQ = 0,13s, QRS = 0,09s, QT = 0,33-0,34s, QTc = 0,43-0,44, zaburzenia przewodzenia śródkomorowego o typie częściowego bloku prawej odnogi pęczka Hisa (ryc. 2). W badaniu echokardiograficznym stwierdzono ubytek przegrody międzyprzedsionkowej typu otworu drugiego (ASD II) z przeciekiem lewo-prawym o średnicy do 15 mm, powiększony prawy przedsionek i prawą komorę (do 26 mm, norma = 7-19 mm), paradoksalny ruch przegrody międzykomorowej oraz poszerzony pień płucny. W badaniu dopplerowskim odwzorowanym kolorem zarejestrowano niedomykalność zastawki trójdzielnej II stopnia (prędkość fali zwrotnej = 3 m/s, gradient rozkurczowy = 36 mmHg) oraz niedomykalność zastawki płucnej I stopnia. Z uwagi na istotną hemodynamicznie wadę wrodzoną serca (Qp/Qs > 2) dziewczynka została skierowana do ośrodka kardiologii dziecięcej w celu dalszego leczenia.
Omówienie
Otwór owalny stanowi w okresie prenatalnym fizjologiczne połączenie przedsionków serca. Po urodzeniu w ciągu pierwszych 2-3 miesięcy powinien ulec anatomicznemu zamknięciu, bardzo rzadko obserwuje się to zjawisko po ukończeniu 2 roku życia. U ok. 1/3 osób dorosłych otwór pozostaje nadal drożny, a zwykle niewielki przeciek lewo-prawy nie powoduje istotnych zaburzeń hemodynamicznych [1, 5]. Jednak u osób po przebytym kryptogennym udarze mózgu, przetrwały otwór owalny stwierdza się w 47-54% [6]. W takich przypadkach przemieszczenie materiału zatorowego następuje w wyniku przecieku prawo-lewego, wynikającego ze wzrostu ciśnienia w prawym przedsionku, które przewyższa ciśnienie w przedsionku lewym, zwykle w czasie wysiłku izometrycznego.
W istotnym hemodynamicznie ASD II mamy do czynienia z przeciekiem lewo-prawym, powodującym z czasem przeciążenie objętościowe prawego przedsionka i prawej komory. Wtórnie dochodzi do ich powiększenia, pojawia się istotna niedomykalność zastawki trójdzielnej, a pień płucny ulega poszerzeniu. Konsekwencją zwiększonego przepływu płucnego może być zwiększona skłonność do infekcji dróg oddechowych, co obserwowano u opisywanej pacjentki. W badaniu przedmiotowym zwrócono też uwagę na cichy szmer skurczowy w II-III międzyżebrzu po lewej stronie mostka oraz rozdwojenie drugiego tonu w polu osłuchiwania tętnicy płucnej. Wskazaniem do pogłębienia diagnostyki kardiologicznej dziecka był też obraz radiologiczny serca w badaniu RTG klatki piersiowej (powiększenie sylwetki serca, uwypuklenie talii). W EKG stwierdzono normogram (jedynie tendencja do prawogramu), ale też cechy częściowego bloku prawej odnogi pęczka Hisa, będącego wyrazem przeciążenia objętościowego prawej komory. Warto podkreślić, że może on być jedną z „ukrytych” cech wady [2]. U opisywanej dziewczynki w badaniu echokardiograficznym uwidoczniono ubytek w przegrodzie międzyprzedsionkowej typu ASD II z przeciekiem lewo-prawym oraz powiększonym prawym przedsionkiem i komorą ze współistniejącymi niedomykalnościami zastawki trójdzielnej II stopnia i zastawki płucnej I stopnia oraz stosunkiem Qp/Qs > 2. Z uwagi na istotną hemodynamicznie wadę wrodzoną serca dziecko zostało skierowane do ośrodka kardiologicznego.
Leczenie ASD II obejmuje:
– klasyczne leczenie operacyjne,
– leczenie przeznaczyniowe tzn. metodą kardiologii interwencyjnej.
Obecnie u ok. 70-80% dzieci możliwe jest przeznaczyniowe założenie implantu (zwykle zapinka typu Amplatzer) pod kontrolą radiologiczną (fluoroskopia) oraz echokardiografii przezprzełykowej. Metoda ta charakteryzuje się wysoką skutecznością z niewielkim odsetkiem powikłań [4, 9, 10].
Podsumowanie
Ubytek przegrody międzyprzedsionkowej typu otworu drugiego (ASD II) stanowi częstą wadę wrodzoną serca z dość trudno uchwytnymi objawami klinicznymi oraz niecharakterystycznym wywiadem. Dlatego warto zalecić konsultację kardiologiczną u dzieci z nawracającymi infekcjami dróg oddechowych i nawet cichym szmerem nad sercem, zwłaszcza jeśli obraz radiologiczny serca nie jest prawidłowy oraz gdy wada serca występuje u jednego z rodziców. Wprawdzie dotychczasowe dane sugerują, że ryzyko wystąpienia ASD II u dziecka rodziców z taką wadą jest zbliżone lub jednakowe z populacyjnym, jednak przynajmniej 10% wszystkich przypadków ASD II występuję rodzinnie [11]. Najbardziej wiarygodnym badaniem diagnostycznym jest echokardiografia, która pozwala ocenić wielkość ubytku, stosunek przepływu płucnego do systemowego oraz współwystępowanie innych zaburzeń hemodynamicznych. Dzięki niej możliwa jest kwalifikacja pacjenta do ewentualnego leczenia zabiegowego. W większości przypadków izolowanego ASD II u dzieci udaje się go zamknąć za pomocą przeznaczyniowego wprowadzenia implantu, czyli tzw. metodą kardiologii interwencyjnej. Metoda ta ma niskie ryzyko powikłań oraz bardzo dobre wyniki w obserwacjach odległych.
Piśmiennictwo
1. Kawalec W.: Ubytek przegrody międzyprzedsionkowej. W: Kubicka K, Kawalec W. (red.): Kardiologia dziecięca. t. 1, PZWL, Warszawa 2003.
2. Park M.K.: Left to right shunt lesions. W: Park M.K. (red.): Pediatric cardiology for practitioners. Mosby-Elsevier, Philadelphia 2008; 161-191.
3. Beerman L.B., Zuberbuhler J.R.: Atrial septal defects. W: Anderson R.H., Baker E.J., Macartney F.J. i wsp. (red.): Paediatric cardiology. wyd. 2, Churchill Livingstone, London 2002; 901-930.
4. Werner B.: Wrodzone wady serca ze zwiększonym przepływem płucnym – morfologia, patofizjologia, objawy kliniczne, rozpoznanie. Stand Med 2005; 7: 9-12.
5. Penther P.: Patent foramen ovale: an anatomical study. Apropos of 500 consecutive autopsies. Arch Mal Coeur Vaiss 1994; 87: 15-21.
6. Homma S., Di Tullio M.R.: Patent foramen ovale and stroke. J Cardiol 2010; 56: 134-141.
7. Demkow M.: Ubytek przegrody międzyprzedsionkowej typu drugiego. Terapia. 2011; 9: 46-48.
8. Baumgartner H., Bonhoeffer P., De Groot N.M. i wsp.: ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010; 31: 2915-2957.
9. Dryżek P., Sysa A., Moszura T. i wsp.: Ocena skuteczności zamknięcia ubytku w przegrodzie międzyprzedsionkowej typu ASD II u dzieci i młodzieży za pomocą zestawu Amplatzer Septal Occluder – doświadczenia własne. Pol Przegl Kardiol 2005; 7: 325-333.
10. Szkutnik M., Białkowski J.: Nowe metody nieoperacyjnego leczenia wrodzonych wad serca u dzieci. W: Otto-Buczkowska (red.): Pediatria – co nowego? Cornetis, Wrocław 2011.
11. Gelernter-Yaniv L., Lorber A.: The familial form of atrial septal defect. Acta Paediatr 2007; 96: 726-730.
Adres do korespondencji:
Prof. dr hab. n. med. Iwona Stelmach
Oddział Kliniczny Interny Dziecięcej i Alergologii
III Katedry Pediatrii UM WSS
im. M. Kopernika
ul. Pabianicka 62, 93-513 Łódź
tel.: (42) 689 59 72;
fax: (42) 689 59 73
e-mail: alergol@kopernik.lodz.pl
Konflikt interesów: nie zgłoszono
Źródło: „Przegląd Pediatryczny” 2013, vol. 43, nr 1, 40-42 40, s. 40-42.